ブログのタイトルを変更しました [活動日誌]
3年前に始めたブログですが、
この度、タイトルを変更することしました。
安心できる医療・介護と出会うために【認知症版】
↓
スマートエイジング社会の作り方
当初、これまでNHK で見てきた医療や介護、特に認知症の分野で、
孤立したり、情報の海の中で困っている方のためのお役に立てればとブログを始めました。
その思いは、今も変わりませんが、
フレンドシップクラブやスマートエイジングを通じて、
情報提供やコツといったことだけでなく、
医療や介護といったテーマが関係者だけの内向きのテーマになっている
社会の仕組みそのものの変化が必要だと感じるようになりました。
認知症というテーマ、医療介護という業界の枠組みではなく、
もっと多くの人が共有できる問いを掲げながら、多様な人たちとつながっていく必要性を感じています。
そこで、「高齢化社会」を次の豊かな社会へのひとつのきっかけととらえ、
スマートエイジング社会を作って行くための記録という位置づけで、作り方と名付けることにしました。
作り方が料理のレシピだとすれば、このブログに書いてあることが唯一のレシピではないと思います。
世の中には、これから様々なレシピがでてくると思いますが、このブログにレシピも結構美味しいね、と言っていただけるような発信をしていきたいと思います。
これからもどうぞよろしくお願いします。
この度、タイトルを変更することしました。
安心できる医療・介護と出会うために【認知症版】
↓
スマートエイジング社会の作り方
当初、これまでNHK で見てきた医療や介護、特に認知症の分野で、
孤立したり、情報の海の中で困っている方のためのお役に立てればとブログを始めました。
その思いは、今も変わりませんが、
フレンドシップクラブやスマートエイジングを通じて、
情報提供やコツといったことだけでなく、
医療や介護といったテーマが関係者だけの内向きのテーマになっている
社会の仕組みそのものの変化が必要だと感じるようになりました。
認知症というテーマ、医療介護という業界の枠組みではなく、
もっと多くの人が共有できる問いを掲げながら、多様な人たちとつながっていく必要性を感じています。
そこで、「高齢化社会」を次の豊かな社会へのひとつのきっかけととらえ、
スマートエイジング社会を作って行くための記録という位置づけで、作り方と名付けることにしました。
作り方が料理のレシピだとすれば、このブログに書いてあることが唯一のレシピではないと思います。
世の中には、これから様々なレシピがでてくると思いますが、このブログにレシピも結構美味しいね、と言っていただけるような発信をしていきたいと思います。
これからもどうぞよろしくお願いします。
会社を始めます! [活動日誌]
4月から新たに株式会社を立ち上げます。
NHKで出会った方々。
NPOで学んだこと。
企業との恊働で得た知見。
それらを活かして、新たな事業を始めようと思います。
事業内容の詳細は、法人登記が終わる4月上旬にリリースさせていただきますが、
「介護離職」を防ぐことを目的にしたサービスです。
「介護離職」とは、親や配偶者の介護のため離職を余儀なくされることです。
年間14万人にも及び、その多くが40〜50代の働き盛りです。経験やネットワークを持った幹部や社員の離職は、会社にとっても大きな損失となります。介護に悩む個人だけでなく、会社のためにも、社会のためにも役立てる、そんな事業をつくるべく、現在、準備は最終段階に入っています。
医療や介護で孤立する人たちをなんとかしたい・・・
NHKを辞めた時と、まったく想いは変わっていません。
NPOでは、想いや人をつなげる仕事をしていますが、
会社ではさらに、そこに、必要なお金が回り、
事業が成長していくエンジンを生み出して行きたいと思っています。
ワクワク感いっぱいで、いよいよ第二ステージ突入です。
みなさま、引き続きよろしくお願いします。
あ、もちろん、認知症フレンドシップクラブなどのNPOの活動も
引き続きやっていきますので、ご心配なく。
NHKで出会った方々。
NPOで学んだこと。
企業との恊働で得た知見。
それらを活かして、新たな事業を始めようと思います。
事業内容の詳細は、法人登記が終わる4月上旬にリリースさせていただきますが、
「介護離職」を防ぐことを目的にしたサービスです。
「介護離職」とは、親や配偶者の介護のため離職を余儀なくされることです。
年間14万人にも及び、その多くが40〜50代の働き盛りです。経験やネットワークを持った幹部や社員の離職は、会社にとっても大きな損失となります。介護に悩む個人だけでなく、会社のためにも、社会のためにも役立てる、そんな事業をつくるべく、現在、準備は最終段階に入っています。
医療や介護で孤立する人たちをなんとかしたい・・・
NHKを辞めた時と、まったく想いは変わっていません。
NPOでは、想いや人をつなげる仕事をしていますが、
会社ではさらに、そこに、必要なお金が回り、
事業が成長していくエンジンを生み出して行きたいと思っています。
ワクワク感いっぱいで、いよいよ第二ステージ突入です。
みなさま、引き続きよろしくお願いします。
あ、もちろん、認知症フレンドシップクラブなどのNPOの活動も
引き続きやっていきますので、ご心配なく。
企業がコミュニティーづくりの場に!? SHIBAURA HOUSE [活動日誌]
昨日聞いたSHIBAURA HOUSEの話は、とても面白かったです。
広告製版社という会社の自社ビルなんですが、コンセプトが非常にユニーク。
5階建てなのに、自社で働く人のためのフロアは2フロアだけで、あとは地域の人のための空間として開放しているんです。壁面はガラス張り、テラスを抜けて上の階に行く階段・・・オフィスの常識を見事に崩しています。
と言っても、文章ではすごさが分からないと思いますので、まずは映像をご覧ください。
「ユニークな建築」や「地域の中の企業の役割」にも、とても興味を惹かれるのですが、中でも僕が一番面白いと思ったのは、社長の伊東さんが語ったこの建物を作ることになった時代背景と思考のプロセスでした。
こちらの会社は、もともと、様々な機械や紙の在庫を抱え、職人さんなど100人の社員がいたそうですが、仕事にコンピューターが導入され、必要なものがMACとそれを使うオペレーターという時代になり、必要なスペースや人員が大きく減った(現在は20人ほど)そうです。
普通に考えれば、必要なスペースは2フロア分なのであれば、2階建の建物を作るか、5階建てにして3フロアを賃貸するというようなことになるかと思います。しかし、そうではなく、余った場所を地域のための資源として活用できないかと考えたわけです。常識的に考えれば、製版会社は、デザイン会社から発注を受け、言われたとおりに製版を作るということになるわけですが、そうではなく、地域やそれをとりまく人々がこの場所を使って何かできないか、という発想から入り、そこにあとから結果として自社とその人たちの関係が築かれていくという経過をたどったそうです。このスペースを使って、アートのワークショップをしたり、子どもとママさんがお昼を食べたり、様々な企業がイベントを開催するようになり、この会社とも様々な関係が生まれ、新しい発想が生まれています。
経済成長率が鈍化し、少子高齢化を迎える中、今、日本ではモノが余り、空き家が増加し、時間(退職後や若年の失業など)が空いている人が増えています。公共の問題の多くは、財政的な問題もあり、公共セクターだけで解決するのは非常に難しくなっていますが、活用されていないモノ、場所、時間をうまく活用し、コーディネートすることで解決へ道筋をつけることができるのではないかと思います。SHIBAURA HOUSEは、そうしたことをビジュアルに分かりやすく伝えるひとつの象徴ではないかと思います。
「新しい資源を探すのではなく、何か身の回りのもので何かできることはないだろうか?」
非常に示唆に富む問いを投げかけられたように思います。
広告製版社という会社の自社ビルなんですが、コンセプトが非常にユニーク。
5階建てなのに、自社で働く人のためのフロアは2フロアだけで、あとは地域の人のための空間として開放しているんです。壁面はガラス張り、テラスを抜けて上の階に行く階段・・・オフィスの常識を見事に崩しています。
と言っても、文章ではすごさが分からないと思いますので、まずは映像をご覧ください。
「ユニークな建築」や「地域の中の企業の役割」にも、とても興味を惹かれるのですが、中でも僕が一番面白いと思ったのは、社長の伊東さんが語ったこの建物を作ることになった時代背景と思考のプロセスでした。
こちらの会社は、もともと、様々な機械や紙の在庫を抱え、職人さんなど100人の社員がいたそうですが、仕事にコンピューターが導入され、必要なものがMACとそれを使うオペレーターという時代になり、必要なスペースや人員が大きく減った(現在は20人ほど)そうです。
普通に考えれば、必要なスペースは2フロア分なのであれば、2階建の建物を作るか、5階建てにして3フロアを賃貸するというようなことになるかと思います。しかし、そうではなく、余った場所を地域のための資源として活用できないかと考えたわけです。常識的に考えれば、製版会社は、デザイン会社から発注を受け、言われたとおりに製版を作るということになるわけですが、そうではなく、地域やそれをとりまく人々がこの場所を使って何かできないか、という発想から入り、そこにあとから結果として自社とその人たちの関係が築かれていくという経過をたどったそうです。このスペースを使って、アートのワークショップをしたり、子どもとママさんがお昼を食べたり、様々な企業がイベントを開催するようになり、この会社とも様々な関係が生まれ、新しい発想が生まれています。
経済成長率が鈍化し、少子高齢化を迎える中、今、日本ではモノが余り、空き家が増加し、時間(退職後や若年の失業など)が空いている人が増えています。公共の問題の多くは、財政的な問題もあり、公共セクターだけで解決するのは非常に難しくなっていますが、活用されていないモノ、場所、時間をうまく活用し、コーディネートすることで解決へ道筋をつけることができるのではないかと思います。SHIBAURA HOUSEは、そうしたことをビジュアルに分かりやすく伝えるひとつの象徴ではないかと思います。
「新しい資源を探すのではなく、何か身の回りのもので何かできることはないだろうか?」
非常に示唆に富む問いを投げかけられたように思います。
IVLP報告(4) ホノルル [活動日誌]
日本に帰ってきました~
留守中、業務をお願いし、ご迷惑をおかけしたみなさま、すみませんでした。
今週から業務再開します!
さて、IVLPの最後の報告、ホノルル編です。
ハワイは、人口130万人の地域ですが、本土から離れているため、医療・介護のシステムを自前で作り上げる必要があります。高度な医療ではなく、生活に必要な医療のレベルをどう確保するのかは、これからの日本の地方の医療の課題でもあります。沖縄で病院のコンサルタントをしているメンバーのリクエストで実現したハワイへの訪問だったのですが、非常に大きな示唆がありました。
チーム医療・チームケアの原点は、医学部教育から
<訪問先>ハワイ大学医学部

ハワイ大学は、医学部教育で有名なところで、日本の多くの大学も提携しています。
日本とアメリカの医学教育は、以下のような違いがあります。
<日本>
大学の医学部(6年)→研修医(2年間)
<アメリカ>
大学(教養課程:4年間)→メディカルスクール(4年間)→レジデント(臨床:2~3年)
全体的に、医師になるために実地の経験がより必要で、座学よりも実践的な内容を重視しているのが特徴なのですが、中でも印象的だったのが、メディカルスクールで行っている「PBL(Problem based learning)」です。メディカルスクールに入ったばかりの学生は、医学の知識はほとんどありません。その学生を5人ずつのグループにして、医学的な課題を与えます。(たとえば、53歳の男性、郵便配達員、よく転倒するので医師を訪れた、といった状況が伝えられます。)学生たちは、実例に関して、自分の持っている知識を動員して考えられる仮説をみんなでディスカッションします。(たとえば、男性は脳梗塞かもしれない、あるいは郵便局の勤務体制に問題があるかもしれない、家の中の環境が転びやすいのかもしれない・・・)その後、仮説を検討するのに必要な事柄を洗い出し、次回までに調べてきます。その次の回には、もう少し詳しい状況が与えられ、さらにみんなでディスカッションを深めていくという形式のプログラムです。2年間をかけて、90の事例を検討して、その間に基礎的な医学の知識の習得をしていくというものです。
非常に素晴らしいと思うのは、チームで行うため、必然的にチーム医療のトレーニングにもなっている点です。医師は、治療におけるリーダーシップをとる必要がありますが、同時に自分が知らない分野において、他の医師や他のスタッフの力を借りる必要があります。しかし、時として、医師が問題を抱え込み、自分ひとりで解決しようとすることで、門外がより悪化することがあります。特に、認知症をはじめとした慢性疾患などにおいては、医学そのものよりも、生活習慣や社会環境を調整する必要があることが多く、医師がチームビルディングができるかということに患者と家族のQOLが大きく左右されます。日本の大学でも、こうしたプログラムが一部採用されているようですが、座学が多く、知識を詰め込むタイプの教育が主流です。医学の世界の中に閉じた専門性ではなく、医学を起点としたチームビルダーとしての専門性を養う医学教育が日本でも広がることを期待します。
経営のプロが、病院経営をするアメリカ
<訪問先>クイーンズ・メディカルセンター
ハワイに限らず、アメリカの病院の大きな特徴は、経営と医療が分離している点です。日本の多くの病院は、医師である院長が経営の責任者です。これに対して、アメリカは、医師はあくまで病院と契約した個人事業主(もしくは被雇用者)であり、経営の主導権は、事務方が握っています。普通の会社と同じように、MBAを持った経営のプロが、経営計画を立て、それに基づいて病院運営がなされます。
クイーンズ病院は、ハワイ最大の病院(非営利)で、この日は、COO(最高執行責任者)の方に、病院のマネジメントについて伺いました。カラフルなスライドで、病院のビジョン・ミッションや今年度の事業計画について話してくれたのですが、非常に印象的だったのが、「病院もビジネス、違うのは利潤を株主に配当しないことだけ。」という彼の言葉でした。



病院のロビーには、売店やギフトショップだけでなく、女性のためのエステコーナーなどもありました。(左下写真)従来の病院のイメージにとらわれず、医療サービスを起点とした事業という印象を受けました。
ハワイは、公的医療保険(メディケア・メディケイド)の支払い率(病院から州政府に請求された金額に対し、実際に支払われる割合)が70%台と、米国の中でも非常に低く、経営的には非常に厳しいようです。そうした中、地域で医療を継続していくには、病院だからと言って、特別なことはなく、普通の営利企業と同じような経営をしていくべきということです。実際に、病院経営の利益率は非常に低く、特に離島の医療などは慢性的な赤字で、他に手掛ける不動産の再開発事業などの利潤でカバーしているのが実情です。ただし、単純にコスト部門を削るというような発想はなく、地域医療の長期的な継続性の確保を目指しているという印象でした。もともと、カメハメハ大王によって設立され、外から持ち込まれた伝染病に苦しむ先住民族のために医療を始めたという経緯もあり、離島医療や先住民への医療提供などを目的の1つとしており、その部門は、赤字であることを前提に、経営効率を少しずつ上げていくという目標を立てているそうです。
当たり前と言えば、ごく当たり前のことですが、日本の病院の多くは、医師のギルド組織で、事務方はお手伝いというのが現状です。なかには、スーパーマンのような医師が、経営も医療もできるという場合もあるかもしれませんが、基本的には別々の話です。制度の違う日本で、すぐに変化があるかは分かりませんが、早晩、医療と経営の分離は起こってくるのではないかと思います。「株式会社だと営利に走り、本来の医療ができない」「非営利なので、利潤はなくてもいい」という話がよく耳にしますが、医療も例外なくビジネスの1つであり、社会的責任を果たしながら、持続的に経営するための専門性が必要になってくると思います。狭い医療の枠組みにとらわれず、地域の人々のQOLを高めていくためには、病院の内側からも変わる時代が求められています。
***
アメリカ滞在を終えて
今回のプログラムを終えて一番感じたのは、日本で当たり前と思っていることがまったく当たり前ではないということです。医療は特別から・・・普通の会社と同じように経営はできないとか、IT化がなじまないというような話は、日本の中では一定の説得力があるかもしれませんが、アメリカを見ると、根拠のない都市伝説にすぎないことが分かります。
また逆にケアについて言えば、介護保険制度のある日本は、アメリカに比べかなり先を言っていることも感じました。普段、介護保険の課題ばかりに焦点が当てられていますが、アメリカ人に介護保険を説明すると、「それはすごい!」と驚かれます。もちろん、ヨーロッパなどに比べて、設計思想や使い勝手の悪い部分はあると思いますが・・・それでも結構すごいことなのだと思います。ただ、アメリカがよいとか、日本がよいとかではなくて、制度設計やイノベーティブナ取り組み1つで、医療やケアをめぐる環境はいかようにもなるということだと思います。

今回一緒に参加したメンバー;学生時代からの友人で経営コンサルタントの根岸さん(中央)と病院コンサルタントの藤井さん(左)
旅を終えるにあたって、一緒にプログラムに参加したメンバーと、今回発見したことや学んだことを通じて、できそうな事業や制度を20個ブレストしました。すべてできる訳ではないですが、きっとその中のいくつかは数年内に実現できると思います。わりと国内に閉じてしまいがちな医療やケアの業界が世界にもっと開かれ、日本が、高齢化する世界のリーティング・ネーションになれるようがんばっていきたいと思います。
このプログラムを通じて知り合った方たちと、プログラムを提供して下ったアメリカ大使館、東京アメリカンセンターの皆さんに深く感謝いたします。
留守中、業務をお願いし、ご迷惑をおかけしたみなさま、すみませんでした。
今週から業務再開します!
さて、IVLPの最後の報告、ホノルル編です。
ハワイは、人口130万人の地域ですが、本土から離れているため、医療・介護のシステムを自前で作り上げる必要があります。高度な医療ではなく、生活に必要な医療のレベルをどう確保するのかは、これからの日本の地方の医療の課題でもあります。沖縄で病院のコンサルタントをしているメンバーのリクエストで実現したハワイへの訪問だったのですが、非常に大きな示唆がありました。
チーム医療・チームケアの原点は、医学部教育から
<訪問先>ハワイ大学医学部

ハワイ大学は、医学部教育で有名なところで、日本の多くの大学も提携しています。
日本とアメリカの医学教育は、以下のような違いがあります。
<日本>
大学の医学部(6年)→研修医(2年間)
<アメリカ>
大学(教養課程:4年間)→メディカルスクール(4年間)→レジデント(臨床:2~3年)
全体的に、医師になるために実地の経験がより必要で、座学よりも実践的な内容を重視しているのが特徴なのですが、中でも印象的だったのが、メディカルスクールで行っている「PBL(Problem based learning)」です。メディカルスクールに入ったばかりの学生は、医学の知識はほとんどありません。その学生を5人ずつのグループにして、医学的な課題を与えます。(たとえば、53歳の男性、郵便配達員、よく転倒するので医師を訪れた、といった状況が伝えられます。)学生たちは、実例に関して、自分の持っている知識を動員して考えられる仮説をみんなでディスカッションします。(たとえば、男性は脳梗塞かもしれない、あるいは郵便局の勤務体制に問題があるかもしれない、家の中の環境が転びやすいのかもしれない・・・)その後、仮説を検討するのに必要な事柄を洗い出し、次回までに調べてきます。その次の回には、もう少し詳しい状況が与えられ、さらにみんなでディスカッションを深めていくという形式のプログラムです。2年間をかけて、90の事例を検討して、その間に基礎的な医学の知識の習得をしていくというものです。
非常に素晴らしいと思うのは、チームで行うため、必然的にチーム医療のトレーニングにもなっている点です。医師は、治療におけるリーダーシップをとる必要がありますが、同時に自分が知らない分野において、他の医師や他のスタッフの力を借りる必要があります。しかし、時として、医師が問題を抱え込み、自分ひとりで解決しようとすることで、門外がより悪化することがあります。特に、認知症をはじめとした慢性疾患などにおいては、医学そのものよりも、生活習慣や社会環境を調整する必要があることが多く、医師がチームビルディングができるかということに患者と家族のQOLが大きく左右されます。日本の大学でも、こうしたプログラムが一部採用されているようですが、座学が多く、知識を詰め込むタイプの教育が主流です。医学の世界の中に閉じた専門性ではなく、医学を起点としたチームビルダーとしての専門性を養う医学教育が日本でも広がることを期待します。
経営のプロが、病院経営をするアメリカ
<訪問先>クイーンズ・メディカルセンター
ハワイに限らず、アメリカの病院の大きな特徴は、経営と医療が分離している点です。日本の多くの病院は、医師である院長が経営の責任者です。これに対して、アメリカは、医師はあくまで病院と契約した個人事業主(もしくは被雇用者)であり、経営の主導権は、事務方が握っています。普通の会社と同じように、MBAを持った経営のプロが、経営計画を立て、それに基づいて病院運営がなされます。
クイーンズ病院は、ハワイ最大の病院(非営利)で、この日は、COO(最高執行責任者)の方に、病院のマネジメントについて伺いました。カラフルなスライドで、病院のビジョン・ミッションや今年度の事業計画について話してくれたのですが、非常に印象的だったのが、「病院もビジネス、違うのは利潤を株主に配当しないことだけ。」という彼の言葉でした。
病院のロビーには、売店やギフトショップだけでなく、女性のためのエステコーナーなどもありました。(左下写真)従来の病院のイメージにとらわれず、医療サービスを起点とした事業という印象を受けました。
ハワイは、公的医療保険(メディケア・メディケイド)の支払い率(病院から州政府に請求された金額に対し、実際に支払われる割合)が70%台と、米国の中でも非常に低く、経営的には非常に厳しいようです。そうした中、地域で医療を継続していくには、病院だからと言って、特別なことはなく、普通の営利企業と同じような経営をしていくべきということです。実際に、病院経営の利益率は非常に低く、特に離島の医療などは慢性的な赤字で、他に手掛ける不動産の再開発事業などの利潤でカバーしているのが実情です。ただし、単純にコスト部門を削るというような発想はなく、地域医療の長期的な継続性の確保を目指しているという印象でした。もともと、カメハメハ大王によって設立され、外から持ち込まれた伝染病に苦しむ先住民族のために医療を始めたという経緯もあり、離島医療や先住民への医療提供などを目的の1つとしており、その部門は、赤字であることを前提に、経営効率を少しずつ上げていくという目標を立てているそうです。
当たり前と言えば、ごく当たり前のことですが、日本の病院の多くは、医師のギルド組織で、事務方はお手伝いというのが現状です。なかには、スーパーマンのような医師が、経営も医療もできるという場合もあるかもしれませんが、基本的には別々の話です。制度の違う日本で、すぐに変化があるかは分かりませんが、早晩、医療と経営の分離は起こってくるのではないかと思います。「株式会社だと営利に走り、本来の医療ができない」「非営利なので、利潤はなくてもいい」という話がよく耳にしますが、医療も例外なくビジネスの1つであり、社会的責任を果たしながら、持続的に経営するための専門性が必要になってくると思います。狭い医療の枠組みにとらわれず、地域の人々のQOLを高めていくためには、病院の内側からも変わる時代が求められています。
***
アメリカ滞在を終えて
今回のプログラムを終えて一番感じたのは、日本で当たり前と思っていることがまったく当たり前ではないということです。医療は特別から・・・普通の会社と同じように経営はできないとか、IT化がなじまないというような話は、日本の中では一定の説得力があるかもしれませんが、アメリカを見ると、根拠のない都市伝説にすぎないことが分かります。
また逆にケアについて言えば、介護保険制度のある日本は、アメリカに比べかなり先を言っていることも感じました。普段、介護保険の課題ばかりに焦点が当てられていますが、アメリカ人に介護保険を説明すると、「それはすごい!」と驚かれます。もちろん、ヨーロッパなどに比べて、設計思想や使い勝手の悪い部分はあると思いますが・・・それでも結構すごいことなのだと思います。ただ、アメリカがよいとか、日本がよいとかではなくて、制度設計やイノベーティブナ取り組み1つで、医療やケアをめぐる環境はいかようにもなるということだと思います。
今回一緒に参加したメンバー;学生時代からの友人で経営コンサルタントの根岸さん(中央)と病院コンサルタントの藤井さん(左)
旅を終えるにあたって、一緒にプログラムに参加したメンバーと、今回発見したことや学んだことを通じて、できそうな事業や制度を20個ブレストしました。すべてできる訳ではないですが、きっとその中のいくつかは数年内に実現できると思います。わりと国内に閉じてしまいがちな医療やケアの業界が世界にもっと開かれ、日本が、高齢化する世界のリーティング・ネーションになれるようがんばっていきたいと思います。
このプログラムを通じて知り合った方たちと、プログラムを提供して下ったアメリカ大使館、東京アメリカンセンターの皆さんに深く感謝いたします。
IVLP報告(3) サンフランシスコ [活動日誌]
IVLPの報告、サンフランシスコ編です。
東海岸に比べて、ヒスパニック、アジア系の住民が多く、非常に多様性を感じる土地でした。それゆえに、問題も深刻になりやすい一方で、それに対応する柔軟でイノベーティブな解決の芽が生まれているようにも思いました。
積極的に社会参加する高齢者たち
<サンフランシスコ郊外 高齢者用住居>
サンフランシスコの郊外にある高齢者専用住宅を訪れました。この施設を案内してくれたのは、日系二世で、84歳のメアリーさん(日本名は、フジコさん)。もともとは、カリフォルニアの別の地区に住んでいたのですが、高齢になり娘の住むサンフランシスコの近くに住みたいということで、去年、この場所へ移動してきたそうです。この施設は、地域の慈善団体によって設立されたもので、自立、半自立、要介助、要看護まで4段階に分かれていて、メアリーさんは自立型の住居に住んでいます。寝室と居間、簡易キッチン、トイレが着いた間取りで月2500ドルの賃料。(ただし、住宅局から3割ほどの補助がでるので、自己負担はもう少し少ないようです。)


雰囲気としては、大学の寮みたいな感じで、綺麗なカフェテリアがあり、廊下にはその月にある様々なアクティビティーに関するカレンダーがあります。文化的な催しやヨガ教室
農園など、幅広いメニューがあり、自由に参加することができます。面白いのは、高齢者自身が講師になる場合もあったり、中には仲間で平和を訴える活動をする人たちもいました。日本の高齢者専用住宅や自立型の老人ホームは、住居に、介助サービスやカルチャーセンター的なメニューを一方的に受講するというところが多いですが、ここでは、80代、90代の人も含めて積極的に社会参加している様子が伺えました。



全体的に、住んでみたいなと思うようなところで、活気にあふれていました。非常に人気があり、入居希望者も多くいます。メアリーさんは、住宅局の補助を受け、ここへ入るために、申請から7年待ったということです。こうした施設に入居するのは、経済的な余裕がある人に限られますが、ボストンの高齢者施設の惨状を見た後だったので、少しほっとしました。ただ、自立した人たちがいったん病気や認知症になると、ここには住めなくなり、やはり問題の多い介護施設や病院にいかなくてはいけないので、問題の本質は変わっていないように思います。
アメリカでは、ある程度自立した人(つまり、権利を持つ主体として認識されている人)に対しては、様々な選択肢があり、社会へ関わることができるように思います。「何がしたいですか?あなたには、こんな選択肢がありますよ。そのために、こんなお手伝いをしますよ。」という姿勢が、どの分野でも徹底されており、その点では、日本よりも優れていると思います。しかし、認知症や障害などになり、さらにそこに貧困の問題などが加わると、権利を持つ主体として認識されていない傾向があるのではないかと思います。個人主義、権利の国アメリカも、その前提である自立した個人=権利主体者でないとその恩恵には預かれないようです。
日本では、福祉政策と住宅政策がバラバラに立案されており、高齢者や要介護者を地域全体でどのように見ていくのか、統合的なビジョンがありません。この施設が、その直接の回答とはならないと思いますが、自分の住む施設を誇りを持って案内してくれるメアリーさんの姿に、これからを考えるヒントがあるように思います。
不法移民にも医療アクセスを提供する先進的プログラム
<訪問先> サンフランシスコ市 Department of Public Health
アメリカでは、メディケア(高齢者向け)、メディケイド(貧困者向け)の2つの公的保険がありますが、64歳以下の中産階級はここには該当しません。そのため、会社で医療保険に加入できない人などが多く無保険の人が全米で4000万人以上います。
サンフランシスコ市・郡では、無保険の人に対し、独自の医療アクセスプログラムHealthy San Franciscoを2007年から実施しています。これは、無保険の人に対して、市内の病院を紹介。無償もしくは所得に応じた負担で医療が受けられるようになる仕組みです。指定された医療機関は、いかなる患者も受け入れる義務がありますが、その代わりに税金を免除される仕組みになっています。驚くべきは、サンフランシスコに住んでいる人であれば、例え、不法移民でも、ホームレスでも医療を提供されるということです。カリフォルニア州は、特にヒスパニックの人が多く、仕事がなく、貧困に陥っている人も多くいます。連邦レベルでは、解決できていない問題を、市・郡のレベルで解決する非常に先進的な取り組みだと思います。市長などの強いリーダーシップがあって実現したそうで、必ずしも他の地域で同様のプログラムが実現できるかは分からないようですが、いくつかの地域では同様の取り組みが始めっているようです。
日本でも、過去に、都道府県が、環境規制で、国よりも厳しい水準を設け、それに国が追随するということがありましたが、一定の財政的な措置を必要とする取り組みを市のレベルで実施するというのはないように思います。医療政策の失敗という厳しい現実が背景にあると思いますが、ローカル発のイノベーションが起こるところが、これもアメリカのよさなのだと思いました。
効率的で質の高い医療を実現するには・・・ 医療経済学の重鎮に話を伺う
<訪問先>スタンフォード大学 ビジネススクール アライン・エンソーベン名誉教授
歴代の政権で、医療政策について指南をしてきた医療経済学者アライン・エンソーベン名誉教授にお話を伺うことができました。

彼の考え方は、「現在の医療業界で起きている競争は、個々の事業者レベルや業界間のもので、それぞれが利潤を最大化しようとした結果、患者にとっての価値を損ねるばかりか、医療費の高騰を招いてしまっている。専門医の給料だけが高騰し、医師が偏在しても、それを是正するメカニズムがない。保険や病院、医師をひとつのグループ(Integrated Delivery System)にして、その中で利害調整をしながら、そのグループ間で競争をすべき。そうした次元での競争は、医療費を削減し、患者にとっての価値を向上させることができる。」というものです。実際に、彼がコンサルタントをしてきたカイザーというグループでは、保険・病院・医師をひとつのグループにして、医療費の削減と質の向上を実現させることができたそうです。(ただ、カイザーの保険に入ると、カイザーのグループの病院にしか行くことができません。保険料はその分安い訳ですが・・・)
オバマ改革に対しては、皆保険への方向性は評価するものの、財源が持続的でないこと、保険料が実際には払える水準にはならない点、医療費の削減にはつながらないだろうということで否定的な見解でした。
なぜ、彼の提唱するIDSによる競争が起こらないのかについて聞くと・・・彼の表現では、軍産複合体ならぬ、保険会社、病院、医師グループ、製薬会社などの利権団体が、医療複合体(Medical Complex)をなして、大規模なロビーイングを行っており、適切な競争を行うための制度改革を阻害しているのが、大きな要因とのことでした。
私の理解が正しいか分かりませんが、日本は、彼の提唱する大きな1つのIDSであり、IDS同士が競争するという状況は、考えにくいように思います。日本では、保険会社や健康保険組合の力は弱く、これまでの医療政策は、自民党と医師会によって形作られてきましたが、政権交代により、そのパワーバランスは崩れつつあります。どんな政策が望ましいかということも重要ですが、それを誰の主導で作っていくのかという視点も重要になると思います。願わくば、患者団体・当事者団体の力がもっと強くなればと思うのですが、それをどのように実現するか道のりは描けていないのが現状だと思います。
東海岸に比べて、ヒスパニック、アジア系の住民が多く、非常に多様性を感じる土地でした。それゆえに、問題も深刻になりやすい一方で、それに対応する柔軟でイノベーティブな解決の芽が生まれているようにも思いました。
積極的に社会参加する高齢者たち
<サンフランシスコ郊外 高齢者用住居>
サンフランシスコの郊外にある高齢者専用住宅を訪れました。この施設を案内してくれたのは、日系二世で、84歳のメアリーさん(日本名は、フジコさん)。もともとは、カリフォルニアの別の地区に住んでいたのですが、高齢になり娘の住むサンフランシスコの近くに住みたいということで、去年、この場所へ移動してきたそうです。この施設は、地域の慈善団体によって設立されたもので、自立、半自立、要介助、要看護まで4段階に分かれていて、メアリーさんは自立型の住居に住んでいます。寝室と居間、簡易キッチン、トイレが着いた間取りで月2500ドルの賃料。(ただし、住宅局から3割ほどの補助がでるので、自己負担はもう少し少ないようです。)
雰囲気としては、大学の寮みたいな感じで、綺麗なカフェテリアがあり、廊下にはその月にある様々なアクティビティーに関するカレンダーがあります。文化的な催しやヨガ教室
農園など、幅広いメニューがあり、自由に参加することができます。面白いのは、高齢者自身が講師になる場合もあったり、中には仲間で平和を訴える活動をする人たちもいました。日本の高齢者専用住宅や自立型の老人ホームは、住居に、介助サービスやカルチャーセンター的なメニューを一方的に受講するというところが多いですが、ここでは、80代、90代の人も含めて積極的に社会参加している様子が伺えました。
全体的に、住んでみたいなと思うようなところで、活気にあふれていました。非常に人気があり、入居希望者も多くいます。メアリーさんは、住宅局の補助を受け、ここへ入るために、申請から7年待ったということです。こうした施設に入居するのは、経済的な余裕がある人に限られますが、ボストンの高齢者施設の惨状を見た後だったので、少しほっとしました。ただ、自立した人たちがいったん病気や認知症になると、ここには住めなくなり、やはり問題の多い介護施設や病院にいかなくてはいけないので、問題の本質は変わっていないように思います。
アメリカでは、ある程度自立した人(つまり、権利を持つ主体として認識されている人)に対しては、様々な選択肢があり、社会へ関わることができるように思います。「何がしたいですか?あなたには、こんな選択肢がありますよ。そのために、こんなお手伝いをしますよ。」という姿勢が、どの分野でも徹底されており、その点では、日本よりも優れていると思います。しかし、認知症や障害などになり、さらにそこに貧困の問題などが加わると、権利を持つ主体として認識されていない傾向があるのではないかと思います。個人主義、権利の国アメリカも、その前提である自立した個人=権利主体者でないとその恩恵には預かれないようです。
日本では、福祉政策と住宅政策がバラバラに立案されており、高齢者や要介護者を地域全体でどのように見ていくのか、統合的なビジョンがありません。この施設が、その直接の回答とはならないと思いますが、自分の住む施設を誇りを持って案内してくれるメアリーさんの姿に、これからを考えるヒントがあるように思います。
不法移民にも医療アクセスを提供する先進的プログラム
<訪問先> サンフランシスコ市 Department of Public Health
アメリカでは、メディケア(高齢者向け)、メディケイド(貧困者向け)の2つの公的保険がありますが、64歳以下の中産階級はここには該当しません。そのため、会社で医療保険に加入できない人などが多く無保険の人が全米で4000万人以上います。
サンフランシスコ市・郡では、無保険の人に対し、独自の医療アクセスプログラムHealthy San Franciscoを2007年から実施しています。これは、無保険の人に対して、市内の病院を紹介。無償もしくは所得に応じた負担で医療が受けられるようになる仕組みです。指定された医療機関は、いかなる患者も受け入れる義務がありますが、その代わりに税金を免除される仕組みになっています。驚くべきは、サンフランシスコに住んでいる人であれば、例え、不法移民でも、ホームレスでも医療を提供されるということです。カリフォルニア州は、特にヒスパニックの人が多く、仕事がなく、貧困に陥っている人も多くいます。連邦レベルでは、解決できていない問題を、市・郡のレベルで解決する非常に先進的な取り組みだと思います。市長などの強いリーダーシップがあって実現したそうで、必ずしも他の地域で同様のプログラムが実現できるかは分からないようですが、いくつかの地域では同様の取り組みが始めっているようです。
日本でも、過去に、都道府県が、環境規制で、国よりも厳しい水準を設け、それに国が追随するということがありましたが、一定の財政的な措置を必要とする取り組みを市のレベルで実施するというのはないように思います。医療政策の失敗という厳しい現実が背景にあると思いますが、ローカル発のイノベーションが起こるところが、これもアメリカのよさなのだと思いました。
効率的で質の高い医療を実現するには・・・ 医療経済学の重鎮に話を伺う
<訪問先>スタンフォード大学 ビジネススクール アライン・エンソーベン名誉教授
歴代の政権で、医療政策について指南をしてきた医療経済学者アライン・エンソーベン名誉教授にお話を伺うことができました。
彼の考え方は、「現在の医療業界で起きている競争は、個々の事業者レベルや業界間のもので、それぞれが利潤を最大化しようとした結果、患者にとっての価値を損ねるばかりか、医療費の高騰を招いてしまっている。専門医の給料だけが高騰し、医師が偏在しても、それを是正するメカニズムがない。保険や病院、医師をひとつのグループ(Integrated Delivery System)にして、その中で利害調整をしながら、そのグループ間で競争をすべき。そうした次元での競争は、医療費を削減し、患者にとっての価値を向上させることができる。」というものです。実際に、彼がコンサルタントをしてきたカイザーというグループでは、保険・病院・医師をひとつのグループにして、医療費の削減と質の向上を実現させることができたそうです。(ただ、カイザーの保険に入ると、カイザーのグループの病院にしか行くことができません。保険料はその分安い訳ですが・・・)
オバマ改革に対しては、皆保険への方向性は評価するものの、財源が持続的でないこと、保険料が実際には払える水準にはならない点、医療費の削減にはつながらないだろうということで否定的な見解でした。
なぜ、彼の提唱するIDSによる競争が起こらないのかについて聞くと・・・彼の表現では、軍産複合体ならぬ、保険会社、病院、医師グループ、製薬会社などの利権団体が、医療複合体(Medical Complex)をなして、大規模なロビーイングを行っており、適切な競争を行うための制度改革を阻害しているのが、大きな要因とのことでした。
私の理解が正しいか分かりませんが、日本は、彼の提唱する大きな1つのIDSであり、IDS同士が競争するという状況は、考えにくいように思います。日本では、保険会社や健康保険組合の力は弱く、これまでの医療政策は、自民党と医師会によって形作られてきましたが、政権交代により、そのパワーバランスは崩れつつあります。どんな政策が望ましいかということも重要ですが、それを誰の主導で作っていくのかという視点も重要になると思います。願わくば、患者団体・当事者団体の力がもっと強くなればと思うのですが、それをどのように実現するか道のりは描けていないのが現状だと思います。
IVLP報告(2) ボストン [活動日誌]
IVLPの報告、ボストン編です。
ITは、すごく進んでいるなーというのが率直な印象です。
IT×Health×起業家精神 アメリカの底力はここにあり!
<訪問先>PaitentsLikeMe
今回の訪問先の中で、最も楽しみにしていた訪問先のひとつが、医療や健康に情報を共有するサイトをつくっているPaitentsLikeMeです。
患者が自分の治療や薬、生活に関するデータを入力し、公開のデータベースをつくっている会社で、病気の種類や症状、年齢などから検索すると自分に近い状況の人のデータを探しだすことができます。現在アメリカ国内を中心に世界で11万人が登録し、500以上の症状についての情報が登録されています。(もっと詳しい情報は、TOBYOなどにも紹介されています。)
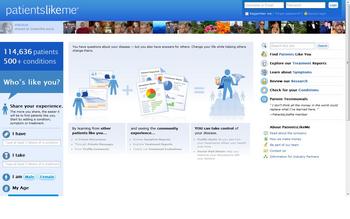
日本でも、ブログなどで闘病記を書く人は多いのですが、PaitentsLikeMeの特徴は、統一されたフォーマットで、数字やグラフにしている点です。ある病気になった人が、このサイトを利用すると、自分が今後どのような変遷をたどるのか、経過を予想することができるようになります。特に難病などでは、同じ病気の人と出会うことが難しく、このサイトを通じて地域や国境を超えて、お互いに勇気づけることが可能になります。ITを使った非常にアメリカらしい取り組みで、さらなる発展の可能性を感じました。
創設者のひとりの家族が難病になったことをきっかけに、2004年に設立され、現在50人ほどの社員が働いています。小さなビルを改装したオフィスには、壁一面にホワイトボードがあって、様々なアイデアが書き込まれていたりして、なかなかクリエイティブで働きやすそうな職場でした。形態としては、営利企業に分類されるそうですが、IPOなども特に考えていないということで、「世の中に役立つことをやりたいからやっている」というスタンスを感じました。日本で言う、「社会起業家」に位置付けられるかもしれません。

共同創設者のひとり Jemes Heywoodさん(右から2人目)と一緒に
匿名文化が強い日本で、どのくらいの人が、自分の病気やデータを公開したいと考えるかは若干疑問がありますが、医療や介護に関する情報をITで集約し、患者などの生活向上に役立てていくというアプローチは、日本でも非常に強く求められることではないかと思います。Googleは、世界中に散らばった言語や画像化された情報を集約し、検索できるようにしましたが、医療や介護に関する情報は、言語化されずに埋もれている割合が高いように思います。埋もれたものを言語化していく作業は、別の作業が必要ですが、IT+Xという組み合わせ、医療や介護の世界を変えていけるのではないか・・・そんな可能性を感じました。アメリカがかなり先行していますが、ぜひ、日本発で何か仕掛けていきたいと思います。
進むアメリカ医療のIT化
<訪問先>ハーバード大学・メディカルスクール ジョン・ハラムカ教授/チーフインフォーメーションオフィサー
日本では、遅々として進まない医療のIT化ですが、アメリカでは、急速に広がりつつあります。今回訪問したボストンのあるマサチューセッツ州は、全米でも最先端の地域です。全米の医療のIT化を進める会議の議長でもあるジョン・ハラムカ教授に話を伺いました。
驚いたのが、マサチューセッツ州の病院グループ(全てではないそうですが)では、患者が医療情報をインターネットからアクセスできるようになっているということです。薬の種類や治療歴、診断画像などはもちろんのこと、担当医師のシフトまで見ることができます。転院する時などは、このデータを移動することができ、MRIやCTなどを病院ごとにとるといった無駄を省き、一貫した治療をすることが可能になります。日本では、医師が入力する時間がない・・・などの課題が指摘されますが、ここの病院では、データセンターに医師が電話をして、治療記録を音声で伝えると、自動的にテキスト化され、それを最終的に医師が確認し、署名をするというシステムもあるようです。膨大な紙を管理する日本の病院の現状から考えると、信じられないIT化です。
アメリカは、2005年のハリケーン・カトリーナをきっかけに、医療のIT化が推進されるようになり、270億ドルが投じられています。アメリカでは、一度入院しただけでも、病院や保険会社だけでなく、レントゲンや薬剤師、ソーシャルワーカーなど、複数の請求書が送られてくるといったことが少なくないようです。増加する医療費を抑えるため、国策として巨費を投じてIT化を進めていることが分かりました。
日本では、カルテの電子化などは進めている病院もありますが、病院グループを超えて共有されることはなく、投資する割に、電子化する社会的なメリットがありません。無駄を減らすという点からもそうですが、それだけでなく、IT化は、医療データを蓄積し、より効率的な資源配分や有効な治療につなげていくという意味でも重要です。この分野に関しては、国の強力なリーダーシップが必要になるように思います。
リハビリ先進国アメリカ 介護後進国アメリカ
<訪問先>スポルディング病院
急性期、回復期、療養型、介護施設という一連のつながりと連携を知りたいということで、ボストン市内の大きな病院グループを訪問しました。日本と比べたアメリカの病院の大きな特徴は、病院への入院期間が非常に短いことです。日本の一般病床の平均は19日ですが、この病院(急性期病院ですが・・・)では平均在院日数は、3日。(全米の平均は6日)急性期病院では、手術後初日からリハビリプログラムが開始され、可能な限り早くリハビリ病院へ移ります。リハビリ病院では、一日3時間以上のリハビリが行われ、様々なプログラムが時間割のように組まれています。日本では、急性期の病院に長く入院するため、リハビリ開始が遅くなり、機能回復が遅くなることが問題視されています。1つ1つのプログラムの質もさることながら、病院間の生態系という意味で、リハビリ先進国アメリカの一面を実感しました。(あくまで、これは同じグループ内の話で、保険の問題から、転院できる先がなかったり、限られたりするというアクセスの問題は別にあります。)

リハビリ病棟のスケジュール表 患者ごとに1日3時間以上 様々なプログラムが用意されています
その一方で、このグループの介護施設も見せてもらったのですが、介護には非常に大きな課題を感じました。訪ねたのは、140人が入居する介護施設で、多くが、ある程度医療的な措置も必要な人たちで、特に入居期間に制限はないところだそうです。(日本でいうと、老人保健施設と有料老人ホームの中間くらいでしょうか。)お邪魔したのは、昼時でしたが、まず施設に入ると、臭いが結構しました。
日本でもそういう施設はまだありますが、よっぽどひどいところでない限り臭いの問題は改善されています。エレベーター前には、お年寄りが椅子に座らされて、別の階に移動するのを待っていて、ケアが流れ作業で行われている印象でした。認知症の方もある程度いるようですが、特に認知症ケアで気をつけている点や認知症の人向けのプログラムはないということで、ケアスタッフや看護師が個々に対処しているようです。もちろん、この施設だけから判断はできませんが、複数の人のインタビューなどからも、アメリカの平均的な介護施設のケアの質は低いという印象を持ちました。
アメリカでは、介護施設を利用する場合、貧困層か医療措置が必要な場合を除いて、自己負担になります。日本のように、誰しもが介護施設を利用するという意識はなく、どちらかというとかわいそうな人が行く場所という感覚のようです。オバマのヘルスケア改革の中には、ベビーブーマーの医療費を抑えるため、医療ニーズの低い人を中心に、介護サービスの利用を推進する法律も含まれており、今後状況は変わってくるかもしれません。
過去には、ドイツの介護施設なども取材したことがありますが、日本のケアの平均的なレベルは世界的に低くありません。確かに、北欧やデンマークのようなノーマライゼーションのような基本的な思想が欠如していたり、ケアの経験が蓄積せずに質の低いケアがなされている施設が少なくないことも事実です。しかし、自らの介護経験などをきっかけにNPOや社会福祉法人を立ち上げ、小規模できめ細かいケアを実践しているところが全国に無数にあることも事実です。アメリカや発展途上国などに、日本の経験を輸出すること十分できるように思います。現段階では、ビジネススキームをパッと思いつくことはできませんが、ケアの経験の輸出を真剣に考えてもよいのではないかと思います。
ITは、すごく進んでいるなーというのが率直な印象です。
IT×Health×起業家精神 アメリカの底力はここにあり!
<訪問先>PaitentsLikeMe
今回の訪問先の中で、最も楽しみにしていた訪問先のひとつが、医療や健康に情報を共有するサイトをつくっているPaitentsLikeMeです。
患者が自分の治療や薬、生活に関するデータを入力し、公開のデータベースをつくっている会社で、病気の種類や症状、年齢などから検索すると自分に近い状況の人のデータを探しだすことができます。現在アメリカ国内を中心に世界で11万人が登録し、500以上の症状についての情報が登録されています。(もっと詳しい情報は、TOBYOなどにも紹介されています。)

日本でも、ブログなどで闘病記を書く人は多いのですが、PaitentsLikeMeの特徴は、統一されたフォーマットで、数字やグラフにしている点です。ある病気になった人が、このサイトを利用すると、自分が今後どのような変遷をたどるのか、経過を予想することができるようになります。特に難病などでは、同じ病気の人と出会うことが難しく、このサイトを通じて地域や国境を超えて、お互いに勇気づけることが可能になります。ITを使った非常にアメリカらしい取り組みで、さらなる発展の可能性を感じました。
創設者のひとりの家族が難病になったことをきっかけに、2004年に設立され、現在50人ほどの社員が働いています。小さなビルを改装したオフィスには、壁一面にホワイトボードがあって、様々なアイデアが書き込まれていたりして、なかなかクリエイティブで働きやすそうな職場でした。形態としては、営利企業に分類されるそうですが、IPOなども特に考えていないということで、「世の中に役立つことをやりたいからやっている」というスタンスを感じました。日本で言う、「社会起業家」に位置付けられるかもしれません。
共同創設者のひとり Jemes Heywoodさん(右から2人目)と一緒に
匿名文化が強い日本で、どのくらいの人が、自分の病気やデータを公開したいと考えるかは若干疑問がありますが、医療や介護に関する情報をITで集約し、患者などの生活向上に役立てていくというアプローチは、日本でも非常に強く求められることではないかと思います。Googleは、世界中に散らばった言語や画像化された情報を集約し、検索できるようにしましたが、医療や介護に関する情報は、言語化されずに埋もれている割合が高いように思います。埋もれたものを言語化していく作業は、別の作業が必要ですが、IT+Xという組み合わせ、医療や介護の世界を変えていけるのではないか・・・そんな可能性を感じました。アメリカがかなり先行していますが、ぜひ、日本発で何か仕掛けていきたいと思います。
進むアメリカ医療のIT化
<訪問先>ハーバード大学・メディカルスクール ジョン・ハラムカ教授/チーフインフォーメーションオフィサー
日本では、遅々として進まない医療のIT化ですが、アメリカでは、急速に広がりつつあります。今回訪問したボストンのあるマサチューセッツ州は、全米でも最先端の地域です。全米の医療のIT化を進める会議の議長でもあるジョン・ハラムカ教授に話を伺いました。
驚いたのが、マサチューセッツ州の病院グループ(全てではないそうですが)では、患者が医療情報をインターネットからアクセスできるようになっているということです。薬の種類や治療歴、診断画像などはもちろんのこと、担当医師のシフトまで見ることができます。転院する時などは、このデータを移動することができ、MRIやCTなどを病院ごとにとるといった無駄を省き、一貫した治療をすることが可能になります。日本では、医師が入力する時間がない・・・などの課題が指摘されますが、ここの病院では、データセンターに医師が電話をして、治療記録を音声で伝えると、自動的にテキスト化され、それを最終的に医師が確認し、署名をするというシステムもあるようです。膨大な紙を管理する日本の病院の現状から考えると、信じられないIT化です。
アメリカは、2005年のハリケーン・カトリーナをきっかけに、医療のIT化が推進されるようになり、270億ドルが投じられています。アメリカでは、一度入院しただけでも、病院や保険会社だけでなく、レントゲンや薬剤師、ソーシャルワーカーなど、複数の請求書が送られてくるといったことが少なくないようです。増加する医療費を抑えるため、国策として巨費を投じてIT化を進めていることが分かりました。
日本では、カルテの電子化などは進めている病院もありますが、病院グループを超えて共有されることはなく、投資する割に、電子化する社会的なメリットがありません。無駄を減らすという点からもそうですが、それだけでなく、IT化は、医療データを蓄積し、より効率的な資源配分や有効な治療につなげていくという意味でも重要です。この分野に関しては、国の強力なリーダーシップが必要になるように思います。
リハビリ先進国アメリカ 介護後進国アメリカ
<訪問先>スポルディング病院
急性期、回復期、療養型、介護施設という一連のつながりと連携を知りたいということで、ボストン市内の大きな病院グループを訪問しました。日本と比べたアメリカの病院の大きな特徴は、病院への入院期間が非常に短いことです。日本の一般病床の平均は19日ですが、この病院(急性期病院ですが・・・)では平均在院日数は、3日。(全米の平均は6日)急性期病院では、手術後初日からリハビリプログラムが開始され、可能な限り早くリハビリ病院へ移ります。リハビリ病院では、一日3時間以上のリハビリが行われ、様々なプログラムが時間割のように組まれています。日本では、急性期の病院に長く入院するため、リハビリ開始が遅くなり、機能回復が遅くなることが問題視されています。1つ1つのプログラムの質もさることながら、病院間の生態系という意味で、リハビリ先進国アメリカの一面を実感しました。(あくまで、これは同じグループ内の話で、保険の問題から、転院できる先がなかったり、限られたりするというアクセスの問題は別にあります。)
リハビリ病棟のスケジュール表 患者ごとに1日3時間以上 様々なプログラムが用意されています
その一方で、このグループの介護施設も見せてもらったのですが、介護には非常に大きな課題を感じました。訪ねたのは、140人が入居する介護施設で、多くが、ある程度医療的な措置も必要な人たちで、特に入居期間に制限はないところだそうです。(日本でいうと、老人保健施設と有料老人ホームの中間くらいでしょうか。)お邪魔したのは、昼時でしたが、まず施設に入ると、臭いが結構しました。
日本でもそういう施設はまだありますが、よっぽどひどいところでない限り臭いの問題は改善されています。エレベーター前には、お年寄りが椅子に座らされて、別の階に移動するのを待っていて、ケアが流れ作業で行われている印象でした。認知症の方もある程度いるようですが、特に認知症ケアで気をつけている点や認知症の人向けのプログラムはないということで、ケアスタッフや看護師が個々に対処しているようです。もちろん、この施設だけから判断はできませんが、複数の人のインタビューなどからも、アメリカの平均的な介護施設のケアの質は低いという印象を持ちました。
アメリカでは、介護施設を利用する場合、貧困層か医療措置が必要な場合を除いて、自己負担になります。日本のように、誰しもが介護施設を利用するという意識はなく、どちらかというとかわいそうな人が行く場所という感覚のようです。オバマのヘルスケア改革の中には、ベビーブーマーの医療費を抑えるため、医療ニーズの低い人を中心に、介護サービスの利用を推進する法律も含まれており、今後状況は変わってくるかもしれません。
過去には、ドイツの介護施設なども取材したことがありますが、日本のケアの平均的なレベルは世界的に低くありません。確かに、北欧やデンマークのようなノーマライゼーションのような基本的な思想が欠如していたり、ケアの経験が蓄積せずに質の低いケアがなされている施設が少なくないことも事実です。しかし、自らの介護経験などをきっかけにNPOや社会福祉法人を立ち上げ、小規模できめ細かいケアを実践しているところが全国に無数にあることも事実です。アメリカや発展途上国などに、日本の経験を輸出すること十分できるように思います。現段階では、ビジネススキームをパッと思いつくことはできませんが、ケアの経験の輸出を真剣に考えてもよいのではないかと思います。
IVLP報告(1) ワシントン [活動日誌]
実は、今、アメリカに来ております。
米国務省の開催しているインターナショナル・ビジター・リーダーシップ・プログラム(IVLP)というのに参加してまます。ワシントンDC→ボストン→サンフランシスコ→ホノルルというルートで、医療・福祉の関係者と意見交換をしてくる予定で、今ボストンにいます。
普段は、「どんな医療が求められているのか?」、「地域の連携はどのように作れるのか」といった医療や福祉のあり方を、コンテンツレベルで考える仕事をしていますが、一度、日本の文脈から離れ、制度も文化も違うアメリカの実態を知る中で、産業や国というレベルで、医療や福祉がどのように位置づけられるのかを考える機会にしたいと思っております。事前の希望テーマ・訪問先に基づいて、一日に2~3のアポイントメントが入っているので、トータルで会う方は相当な数になります。すでに50枚用意してきた名刺がなくなりかけてます・・・
さて、記憶がなる前に、印象に残った話を簡単にご報告しておきたいと思います。
まずは、その1ということでワシントン編です。
根強い市場原理崇拝と”自由の国"の代償
<訪問先>米議会の歳入委員会
オバマの医療改革の是非と課題について、民主党・共和党の政策スタッフからそれぞれ話を聞きました。
興味深かったのは、5000万人近い無保険者がいて医療が受けられない問題について、共和党スタッフは、「保険などに関する規制が多くて適切に市場が機能しないから、問題が起こる。規制を撤廃し、税金を少なくすることで、もっと多くの企業が従業員に医療保険を提供するようになるだろう」と言っていた点です。数字に基づいた実証的な議論ではなく、"市場原理崇拝"とも呼べるものだと思いますが、テレビやネットなども含めこうした考え方をもつ人が少なくないことが分かります。
また、医療保険の実際の運用は、州政府が行うことになるのですが、中央で政策を一元的に管理できない連邦制が、問題を複雑にしていることも分かりました。
高齢者問題は、世界的な課題へ アメリカの現状は・・・
<訪問先>Leading Age/IAHSA
高齢者施設の連合組織で、各国、各地域のケアに関する情報提供や政府・国際機関に関する働きかけを行っている団体。 2040年までには、歴史上初めて、世界の子ども人口よりも高齢者人口の方が多くなる社会に突中すると予想され、国連でも、子どもの対策や伝染病対策などが中心的な議題だったが、世界的な高齢化の問題に関する関心が深まっているそうです。
アメリカの高齢者の現状をみると、OECD加盟国の中でも、経済的にも、社会的も最も悲惨な状況と認識しているとのことです。アメリカでは、医療保険もそうですが、高齢者が必要なケアを受ける枠組みがありません。
高齢者向けの公的医療保険(メディケア)で、カバーされるのは、医療措置が必要な短期の場合に限られます。貧困層を除くと、通常の介護施設はすべて自己負担になります。(貧困層は、例外的に、メディケイドという公的な保険でカバーされます。)オバマ改革の中には、CLASS ACTという法律があり、ケアを受けるための基金を作ることが提唱されていますが、財源の問題から共和党から激しい反対があり、実現可能性は見えない状況のようです。
日本では、介護の質の問題が中心に議論されていますが、米国ではアクセスの問題が大きな問題となっていて、日本の方がはるかに先を行っている印象です。ケアの問題は、制度に依存する部分が大きく、国境を越えた情報交換が少ないのが現状ですが、日本の経験はアメリカに輸出できるという感触を持ちました。ケアの技術や思想だけでなく、経営や政策レベルで世界的な実態(アメリカや多くの途上国)を意識した上での発信が求めらていると思います。
http://leadingage.org/ http://www.iahsa.net/
健康関連情報サービスの可能性
<訪問先>National Business Group on Health
大企業向けに、従業員の健康プログラムや地域別、疾病別の情報提供をしている非営利団体です。日本では、企業の健康保険組合がやっていることですが、こちらにはそもそも健保がないので、その機能だけを取り出し、複数企業をまとめて効率化しているサービスです。
健康関連情報のサービスというと、BtoC(消費者に対するサービス)を想起していましたが、日本でも、企業の健保組合が解散したり、機能をアウトソーシングするようになっており、BtoB(企業に対するサービス)というモデルもいけるかもしれないと感じました。
http://www.businessgrouphealth.org/
アメリカには、この他にも、日本にはない健康関連の事業を行っている会社やNPOがあります。
明日訪問する予定のPatientslikemeも、その1つで、非常に楽しみです!
(報告は、のちほど、ボストン編にて)
***
アメリカの医療関連の情報は、在米経験のある医師や製薬会社によってもたらされることが多く、医療技術の高さや優れた取り組みが強調されますが、国全体で見た場合の医療制度や介護制度にはかなり大きな問題があります。医療制度については、米国から何かを学ぶというよりは、日本と比較する中で、日本のいい部分について客観的に再認識できるという感じではないかなと思っています。
一般的に、日本はアメリカの取り組みを、思想をぬきにして、形だけの部分的な輸入をすることが少なくありませんが、医療関連の分野に関してはアメリカの部分的な模倣は避けねばならないと思います。
米国務省の開催しているインターナショナル・ビジター・リーダーシップ・プログラム(IVLP)というのに参加してまます。ワシントンDC→ボストン→サンフランシスコ→ホノルルというルートで、医療・福祉の関係者と意見交換をしてくる予定で、今ボストンにいます。
普段は、「どんな医療が求められているのか?」、「地域の連携はどのように作れるのか」といった医療や福祉のあり方を、コンテンツレベルで考える仕事をしていますが、一度、日本の文脈から離れ、制度も文化も違うアメリカの実態を知る中で、産業や国というレベルで、医療や福祉がどのように位置づけられるのかを考える機会にしたいと思っております。事前の希望テーマ・訪問先に基づいて、一日に2~3のアポイントメントが入っているので、トータルで会う方は相当な数になります。すでに50枚用意してきた名刺がなくなりかけてます・・・
さて、記憶がなる前に、印象に残った話を簡単にご報告しておきたいと思います。
まずは、その1ということでワシントン編です。
根強い市場原理崇拝と”自由の国"の代償
<訪問先>米議会の歳入委員会
オバマの医療改革の是非と課題について、民主党・共和党の政策スタッフからそれぞれ話を聞きました。
興味深かったのは、5000万人近い無保険者がいて医療が受けられない問題について、共和党スタッフは、「保険などに関する規制が多くて適切に市場が機能しないから、問題が起こる。規制を撤廃し、税金を少なくすることで、もっと多くの企業が従業員に医療保険を提供するようになるだろう」と言っていた点です。数字に基づいた実証的な議論ではなく、"市場原理崇拝"とも呼べるものだと思いますが、テレビやネットなども含めこうした考え方をもつ人が少なくないことが分かります。
また、医療保険の実際の運用は、州政府が行うことになるのですが、中央で政策を一元的に管理できない連邦制が、問題を複雑にしていることも分かりました。
高齢者問題は、世界的な課題へ アメリカの現状は・・・
<訪問先>Leading Age/IAHSA
高齢者施設の連合組織で、各国、各地域のケアに関する情報提供や政府・国際機関に関する働きかけを行っている団体。 2040年までには、歴史上初めて、世界の子ども人口よりも高齢者人口の方が多くなる社会に突中すると予想され、国連でも、子どもの対策や伝染病対策などが中心的な議題だったが、世界的な高齢化の問題に関する関心が深まっているそうです。
アメリカの高齢者の現状をみると、OECD加盟国の中でも、経済的にも、社会的も最も悲惨な状況と認識しているとのことです。アメリカでは、医療保険もそうですが、高齢者が必要なケアを受ける枠組みがありません。
高齢者向けの公的医療保険(メディケア)で、カバーされるのは、医療措置が必要な短期の場合に限られます。貧困層を除くと、通常の介護施設はすべて自己負担になります。(貧困層は、例外的に、メディケイドという公的な保険でカバーされます。)オバマ改革の中には、CLASS ACTという法律があり、ケアを受けるための基金を作ることが提唱されていますが、財源の問題から共和党から激しい反対があり、実現可能性は見えない状況のようです。
日本では、介護の質の問題が中心に議論されていますが、米国ではアクセスの問題が大きな問題となっていて、日本の方がはるかに先を行っている印象です。ケアの問題は、制度に依存する部分が大きく、国境を越えた情報交換が少ないのが現状ですが、日本の経験はアメリカに輸出できるという感触を持ちました。ケアの技術や思想だけでなく、経営や政策レベルで世界的な実態(アメリカや多くの途上国)を意識した上での発信が求めらていると思います。
http://leadingage.org/ http://www.iahsa.net/
健康関連情報サービスの可能性
<訪問先>National Business Group on Health
大企業向けに、従業員の健康プログラムや地域別、疾病別の情報提供をしている非営利団体です。日本では、企業の健康保険組合がやっていることですが、こちらにはそもそも健保がないので、その機能だけを取り出し、複数企業をまとめて効率化しているサービスです。
健康関連情報のサービスというと、BtoC(消費者に対するサービス)を想起していましたが、日本でも、企業の健保組合が解散したり、機能をアウトソーシングするようになっており、BtoB(企業に対するサービス)というモデルもいけるかもしれないと感じました。
http://www.businessgrouphealth.org/
アメリカには、この他にも、日本にはない健康関連の事業を行っている会社やNPOがあります。
明日訪問する予定のPatientslikemeも、その1つで、非常に楽しみです!
(報告は、のちほど、ボストン編にて)
***
アメリカの医療関連の情報は、在米経験のある医師や製薬会社によってもたらされることが多く、医療技術の高さや優れた取り組みが強調されますが、国全体で見た場合の医療制度や介護制度にはかなり大きな問題があります。医療制度については、米国から何かを学ぶというよりは、日本と比較する中で、日本のいい部分について客観的に再認識できるという感じではないかなと思っています。
一般的に、日本はアメリカの取り組みを、思想をぬきにして、形だけの部分的な輸入をすることが少なくありませんが、医療関連の分野に関してはアメリカの部分的な模倣は避けねばならないと思います。
認知症の人との旅で学んだこと [活動日誌]

練馬の認知症の会MARINEの皆さんと旅行に行ってきました。
旅行は、普段慣れたところとは違い、ご夫婦だけで行こうとすると、トイレやお風呂の局面で困ることが多く、結構ハードルが高いことの1つです。しかし、今回の企画では、サポーターも一緒に旅行を楽しみながら、時々気付いたところでお手伝いをするという形で、楽しい旅行が普通に実現しました。
なんと言っても、印象的だったのは、本当にみなさんがいきいきとした表情だったということ。
認知症の人というと、表情が乏しかったり、表現が上手くできず、どんなことを考えているのか分からない・・・という印象をもつ人もいると思いますが、この旅行に参加すれば、どの人も、病気の名前や症状の程度に関わらず、自分を表現することができること、ぴったりとはまった役割があれば、とてもいきいきとした表情をできる、ということがよく分かります。私自身、NHKで取材していた時代に、多くの方にお会いしていますが、認知症の方と一緒に旅をして、裸になってお風呂に入ったり、朝方早く起きて一緒にロビーでじっくり話をしたり、といった経験はなかったので、そうしたことを強く感じました。
診察室の中でしか認知症の人と接していない医師や、介護サービスのアレンジしか興味がないタイプのケアマネさんなども、ぜひ参加して欲しいなあと思いました。通常、こうしたサロン活動や趣味や余暇の支援は、介護保険などの制度外のサービスということで、「インフォーマルサービス」と呼ばれていますが、今回の旅を通じて、私はこの呼び名は間違いではないかと思いました。
インフォーマルサービスという名前は、医療や介護、福祉などの公的なサービスがあって、その隙間を埋めているというイメージですが、今回のような旅行だったり、こうしたことを実現できる人の関わりというのは、隙間ではなく、より人の存在にとって根源的なものではないかと思います。人は、一人で独立して生きている訳ではなく、周りの人との関係性の中で生きる網目のような存在です。医療は、その関係性を良好にするために、医学的な見立てを行う補完的なサービスをするものであり、介護サービスも生活と人生を、家族や友人だけ支えられない部分を、社会的に補完する役割なのではないかと思います。医療や介護の重要性は言うまでもありませんが、より本質的な部分を今回の旅で教えられたと思いました。
認知症フレンドシップクラブで進めている旅プロジェクトも、MARINEのみなさんが実現している人のつながりや場の力を参考に、より多くの人に届けられるよう標準化を目指していきたいと思います。人と人のつながりをデザインするような商品・サービス、コミュニティーのあり方を作り変えていく事業を展開していきたいと思います。
それにしても、サポーターとして参加した私が一番元気をもらったような気もします。
旅行に参加されたみなさん、多くのことを教えていただきありがとうございました!
認知症でもだいじょうぶまちづくりフォーラム 参加報告 #kaigo #ninchisyou [活動日誌]
金曜日は、認知症介護研究・研修東京センター主催の
「認知症でもだいじょうぶ町づくりフォーラム」に参加してきました。
http://www.cabrain.net/news/article/newsId/32849.html

仕事のため、最後までは居られなかったのですが、各報告の主旨は以下の通りです。
●厚生労働省田仲氏
「認知症関係予算は27億円(平成22)→20億円(平成23予算)自治体裁量を高め、市町村を中心に効果的な対策を展開できよう見直し 認知症連携担当者は認知症支援推進員へ変更 包括だけでなく市町村本庁などへの配置も可能に」
●東京センター・永田久美子氏
「これまで国都道府県が進めてきたまちづくり推進事業が23年度より市区町村が実施主体に 認知症高齢者数を調査で把握している自治体(16%)、認知症の本人の困りごと把握している自治体(8%)実態把握が課題」
●埼玉県小鹿野町
「モデル地区になり新規で対策会議や家族会をつくるもののしだいに形骸化 地元のサロンや歌舞伎サークルなど既存の活動に入り込んで、認知症について伝えることで手応えがでてきた」
●大阪・岸和田市報告
「平成21年はモデル事業だったが、22年は事業費0。でも、取組継続が必要ということで、市職員が中心に、専門職出前研修やサポーターステップアップ研修の講師を市民手作りに 実績認知され来年度は予算化」
これまでに、認知症に関するまちづくりは、モデル自治体でやってきましたが、ついに来年度からは全ての自治体で取組みことになりますが、モデル自治体でも、まだ試行錯誤が続いている印象を持ちました。国は、都道府県や市区町村の裁量を増やして委ねていこうとことのようですが・・・かなり不安です。
ただ、そうした中、希望を感じることができたこともありました。
静岡県の富士宮市の発表です。
富士宮市の担当者の方は「市内に住む認知症のご本人・佐野光孝さんとの出会い、目から鱗が落ちた。今まで取り組んできたことは何だったのか?誰のための対策をしていたのか・・・何も分からず仕事をしていることに気付いた」と仰っていました。認知症のご本人や家族とのディスカッションを通じて、形だけの対策ではなく、目標をもって、まちの人々が連携できるようになったそうです。下の図は、聞き取った様子をまとめたものだそうです。
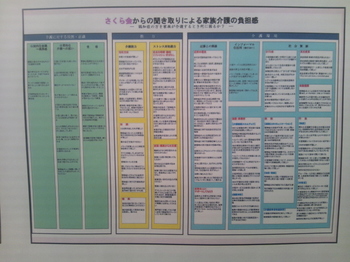
何のためのまちづくりなのかについて、今一度再考する必要があるのではないかと思います。来週、札幌で行うシンポジウムでは、この問題について突っ込んで考えて行く予定です。北海道の方は是非ご参加ください。
「認知症でもだいじょうぶ町づくりフォーラム」に参加してきました。
http://www.cabrain.net/news/article/newsId/32849.html

仕事のため、最後までは居られなかったのですが、各報告の主旨は以下の通りです。
●厚生労働省田仲氏
「認知症関係予算は27億円(平成22)→20億円(平成23予算)自治体裁量を高め、市町村を中心に効果的な対策を展開できよう見直し 認知症連携担当者は認知症支援推進員へ変更 包括だけでなく市町村本庁などへの配置も可能に」
●東京センター・永田久美子氏
「これまで国都道府県が進めてきたまちづくり推進事業が23年度より市区町村が実施主体に 認知症高齢者数を調査で把握している自治体(16%)、認知症の本人の困りごと把握している自治体(8%)実態把握が課題」
●埼玉県小鹿野町
「モデル地区になり新規で対策会議や家族会をつくるもののしだいに形骸化 地元のサロンや歌舞伎サークルなど既存の活動に入り込んで、認知症について伝えることで手応えがでてきた」
●大阪・岸和田市報告
「平成21年はモデル事業だったが、22年は事業費0。でも、取組継続が必要ということで、市職員が中心に、専門職出前研修やサポーターステップアップ研修の講師を市民手作りに 実績認知され来年度は予算化」
これまでに、認知症に関するまちづくりは、モデル自治体でやってきましたが、ついに来年度からは全ての自治体で取組みことになりますが、モデル自治体でも、まだ試行錯誤が続いている印象を持ちました。国は、都道府県や市区町村の裁量を増やして委ねていこうとことのようですが・・・かなり不安です。
ただ、そうした中、希望を感じることができたこともありました。
静岡県の富士宮市の発表です。
富士宮市の担当者の方は「市内に住む認知症のご本人・佐野光孝さんとの出会い、目から鱗が落ちた。今まで取り組んできたことは何だったのか?誰のための対策をしていたのか・・・何も分からず仕事をしていることに気付いた」と仰っていました。認知症のご本人や家族とのディスカッションを通じて、形だけの対策ではなく、目標をもって、まちの人々が連携できるようになったそうです。下の図は、聞き取った様子をまとめたものだそうです。

何のためのまちづくりなのかについて、今一度再考する必要があるのではないかと思います。来週、札幌で行うシンポジウムでは、この問題について突っ込んで考えて行く予定です。北海道の方は是非ご参加ください。
【岐阜・恵那市】地域全員野球で”攻めの支援”をスタート #kaigo #ninchisyou [活動日誌]
岐阜の恵那で、今年から素晴らしい取組みが始まりました。
普通、認知症かもしれないと、本人、家族が受診した場合、地域のもの忘れ外来などで、認知症かどうかの判断をしてもらいますが、地域の社会資源などについて教えてもらうことはあまりなく、診察室を一歩出ると、一体これからどうすればいいのか、治療以外の生活や介護サービスに関する情報がなく、本人も家族も途方に暮れてしまいます。その期間は、少なくとも数ヶ月、場合によっては数年に及ぶこともあり、その間に大変精神的にも経済的にも大きな負担を強いられます。
地域の行政や介護事業者と連携し、病院内で早期サポート実現
岐阜の恵那市では、こうしたことを未然に防ごうということで、病院に来た認知症の人・家族で、初診やそれに近い人を対象に、交流会を始めました。都市部の大学病院では、臨床心理士などが担ってこうした取組みをすることがありますが、こうした職種がいて人を当てることができる病院というのは全国的に見て本当に稀です。恵那の病院では、もちろん、こうした取組みに専念できる人はいません。そこで、どうしたかというと・・・病院の外の人を読んできて、病院内で交流会を始めたのです。参加するのは、認知症と診断されたばかりの家族(希望すればご本人も)と、地域包括支援センターの職員、地域で認知症ケアに積極的に取り組む施設のケアスタッフ、
そして、病院のソーシャルワーカーや外来の看護師さんなどが参加します。
認知症と診断を受けた人や家族は、突然、様々な不安や恐れを抱えることになりますが、診察室の中で医師にそれを時間をかけて尋ねたりすることは難しいのが現状です。病院の別のスペースで、数組の家族が集まり、やわらかい雰囲気の中、思ったことを口にでき、それにあった情報やアドバイスを得ることができます。
実際に参加された方で、介護に関する悩みが相談できて表情が明るくなったとか、介護者同士でよく情報交換するようになった、介護サービスの利用につながったという成果も出始めているそうです。
待つのではなく、"攻めの支援”
今まで、こうした不安を抱えた人は多くいた訳ですが、特に問題が顕在化している訳ではないので、そのままになってしまい、結果として早期診断→早期絶望につながることも少なくありませんでした。行政や病院、介護事業者は、介護者がバーンアウトしてしまったり、家族間でトラブルが起こるなど、問題が深刻化した段階になって、介入するのが普通でした。恵那市の取組みは、問題が起こってから解決するアプローチではなく、支援を提供者側からどんどんしかけていく”攻めの支援”だと言えます。潤沢とは言えない地域資源を上手く活用し、”攻めの支援”を実現している素晴らしい取組みだと思います。
きっかけは、専門職や市民同士の対話
こうした素晴らしい取組みは、どのように始まったのか?
実は、私も2年前から参加させていただいている認知症の地域連携を進めるための集まりがきっかけでした。

参加しているのは、病院の医師、看護師、ソーシャルワーカー、地域の歯科医。それから、地域包括支援センター、社会福祉協議会の方。地域で認知症ケアに積極的に取り組む介護事業者の方。それから、これがすごく大事なのですが、まちづくりや地域の助け合いを担う一般市民の方も入っています。私の所属するNPOも、ファシリテーターとして会に参加させていただいています。

2年前の当初は、お互いがどのようなことをしているか、あるいは顔さえもしらない人もいたのですが、お互いが抱えている課題やビジョンの共有から始まり、地域の人を呼んで話を聞いたり、作戦を練るブレインストーミングなどをじっくり時間をかけてやってきました。その結果、生まれたプロジェクトのひとつが、早期支援プログラムだったのです。病院の人は意外と気付きにくいこうしたニーズを指摘したのは、ことの性質上対応が後手に回ってしまわざるを得ない介護事業者の人や、様々な事例を知っている一般市民の人でした。ディスカッションの中で、当たり前と思っていることが、気付かない課題を抱えていることに気付いたり、逆に今まで解決策がないと思っていたことに対し、身近に使える社会資源があることに気付いたりと、本当に発見の連続でした。
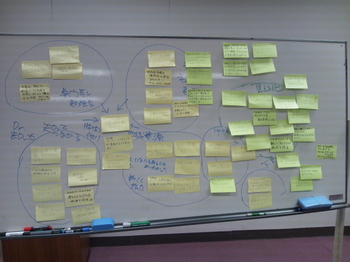
集まりは、4月で3年目を迎えますが、地域の皆さんは新たな年度の作戦を練るべく、泊り込んでの合宿もすることになっています。やることになっているので「やらなくてはいけない連携会議」は、各地で数え切れない自治体でやっていますが、まったくの手弁当の集まりで、時間と知恵を持ち寄れば新しいことができるのだと教えてくれます。このパワーで、恵那が認知症の取組みの先進地になる日もそう遠くないのではないかと思います。
地域の連携を進めるNPOとして、引き続きこの取組みの後方支援をさせていただくと同時に、この成果を他の地域にも伝えていきたいと思っています。
普通、認知症かもしれないと、本人、家族が受診した場合、地域のもの忘れ外来などで、認知症かどうかの判断をしてもらいますが、地域の社会資源などについて教えてもらうことはあまりなく、診察室を一歩出ると、一体これからどうすればいいのか、治療以外の生活や介護サービスに関する情報がなく、本人も家族も途方に暮れてしまいます。その期間は、少なくとも数ヶ月、場合によっては数年に及ぶこともあり、その間に大変精神的にも経済的にも大きな負担を強いられます。
地域の行政や介護事業者と連携し、病院内で早期サポート実現
岐阜の恵那市では、こうしたことを未然に防ごうということで、病院に来た認知症の人・家族で、初診やそれに近い人を対象に、交流会を始めました。都市部の大学病院では、臨床心理士などが担ってこうした取組みをすることがありますが、こうした職種がいて人を当てることができる病院というのは全国的に見て本当に稀です。恵那の病院では、もちろん、こうした取組みに専念できる人はいません。そこで、どうしたかというと・・・病院の外の人を読んできて、病院内で交流会を始めたのです。参加するのは、認知症と診断されたばかりの家族(希望すればご本人も)と、地域包括支援センターの職員、地域で認知症ケアに積極的に取り組む施設のケアスタッフ、
そして、病院のソーシャルワーカーや外来の看護師さんなどが参加します。
認知症と診断を受けた人や家族は、突然、様々な不安や恐れを抱えることになりますが、診察室の中で医師にそれを時間をかけて尋ねたりすることは難しいのが現状です。病院の別のスペースで、数組の家族が集まり、やわらかい雰囲気の中、思ったことを口にでき、それにあった情報やアドバイスを得ることができます。
実際に参加された方で、介護に関する悩みが相談できて表情が明るくなったとか、介護者同士でよく情報交換するようになった、介護サービスの利用につながったという成果も出始めているそうです。
待つのではなく、"攻めの支援”
今まで、こうした不安を抱えた人は多くいた訳ですが、特に問題が顕在化している訳ではないので、そのままになってしまい、結果として早期診断→早期絶望につながることも少なくありませんでした。行政や病院、介護事業者は、介護者がバーンアウトしてしまったり、家族間でトラブルが起こるなど、問題が深刻化した段階になって、介入するのが普通でした。恵那市の取組みは、問題が起こってから解決するアプローチではなく、支援を提供者側からどんどんしかけていく”攻めの支援”だと言えます。潤沢とは言えない地域資源を上手く活用し、”攻めの支援”を実現している素晴らしい取組みだと思います。
きっかけは、専門職や市民同士の対話
こうした素晴らしい取組みは、どのように始まったのか?
実は、私も2年前から参加させていただいている認知症の地域連携を進めるための集まりがきっかけでした。

参加しているのは、病院の医師、看護師、ソーシャルワーカー、地域の歯科医。それから、地域包括支援センター、社会福祉協議会の方。地域で認知症ケアに積極的に取り組む介護事業者の方。それから、これがすごく大事なのですが、まちづくりや地域の助け合いを担う一般市民の方も入っています。私の所属するNPOも、ファシリテーターとして会に参加させていただいています。
2年前の当初は、お互いがどのようなことをしているか、あるいは顔さえもしらない人もいたのですが、お互いが抱えている課題やビジョンの共有から始まり、地域の人を呼んで話を聞いたり、作戦を練るブレインストーミングなどをじっくり時間をかけてやってきました。その結果、生まれたプロジェクトのひとつが、早期支援プログラムだったのです。病院の人は意外と気付きにくいこうしたニーズを指摘したのは、ことの性質上対応が後手に回ってしまわざるを得ない介護事業者の人や、様々な事例を知っている一般市民の人でした。ディスカッションの中で、当たり前と思っていることが、気付かない課題を抱えていることに気付いたり、逆に今まで解決策がないと思っていたことに対し、身近に使える社会資源があることに気付いたりと、本当に発見の連続でした。

集まりは、4月で3年目を迎えますが、地域の皆さんは新たな年度の作戦を練るべく、泊り込んでの合宿もすることになっています。やることになっているので「やらなくてはいけない連携会議」は、各地で数え切れない自治体でやっていますが、まったくの手弁当の集まりで、時間と知恵を持ち寄れば新しいことができるのだと教えてくれます。このパワーで、恵那が認知症の取組みの先進地になる日もそう遠くないのではないかと思います。
地域の連携を進めるNPOとして、引き続きこの取組みの後方支援をさせていただくと同時に、この成果を他の地域にも伝えていきたいと思っています。











